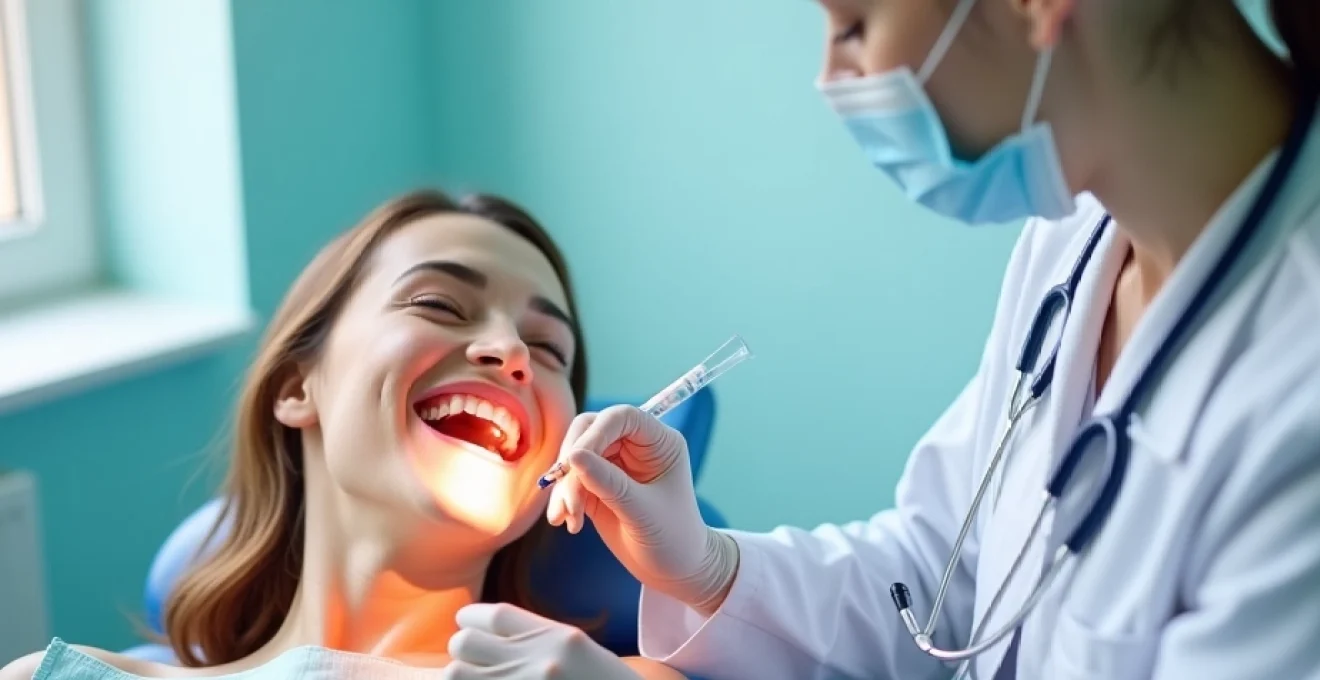
L’anesthésie dentaire représente une avancée majeure dans le domaine de l’odontologie, transformant radicalement l’expérience des patients lors des soins bucco-dentaires. Cette technique, fruit de décennies de recherche et d’innovation, permet aujourd’hui de réaliser des interventions complexes tout en garantissant le confort et la sérénité des patients. En bloquant efficacement la transmission de la douleur, l’anesthésie dentaire ne se contente pas d’améliorer le vécu immédiat du soin ; elle contribue également à réduire l’anxiété associée aux visites chez le dentiste, favorisant ainsi une meilleure santé bucco-dentaire à long terme.
Mécanismes neurophysiologiques de l’anesthésie dentaire
L’anesthésie dentaire repose sur des principes neurophysiologiques complexes visant à interrompre temporairement la transmission des signaux douloureux. Les molécules anesthésiques agissent principalement sur les canaux sodiques voltage-dépendants des neurones sensitifs, empêchant ainsi la génération et la propagation des potentiels d’action. Ce processus s’effectue de manière sélective, ciblant spécifiquement les fibres nerveuses impliquées dans la nociception sans affecter significativement d’autres fonctions neurologiques.
La compréhension approfondie de ces mécanismes a permis le développement d’anesthésiques locaux toujours plus efficaces et sûrs. Par exemple, la modulation de la liposolubilité des molécules influence directement leur capacité à pénétrer les membranes cellulaires, optimisant ainsi leur action tout en minimisant les effets secondaires systémiques. Cette approche ciblée constitue un véritable progrès par rapport aux méthodes analgésiques plus anciennes, offrant un contrôle précis de la zone anesthésiée.
Types d’anesthésiques locaux en dentisterie
Le choix de l’anesthésique local en dentisterie dépend de nombreux facteurs, incluant la nature de l’intervention, la durée souhaitée de l’anesthésie, et les caractéristiques physiologiques du patient. Chaque molécule possède des propriétés pharmacocinétiques et pharmacodynamiques spécifiques, permettant une adaptation fine aux besoins cliniques.
Lidocaïne : propriétés et applications cliniques
La lidocaïne, considérée comme l’anesthésique de référence, se distingue par son délai d’action rapide et sa durée d’effet modérée. Son profil de sécurité bien établi en fait un choix privilégié pour une large gamme d’interventions dentaires. La lidocaïne présente l’avantage d’une faible toxicité systémique, permettant son utilisation chez la plupart des patients, y compris ceux présentant certaines comorbidités.
Articaïne : avantages pour les procédures maxillaires
L’articaïne se démarque par sa capacité supérieure à diffuser à travers les tissus osseux, la rendant particulièrement efficace pour les procédures impliquant la mâchoire supérieure. Cette propriété unique s’explique par sa structure chimique comportant un cycle thiophène, qui lui confère une liposolubilité accrue. L’articaïne offre ainsi une anesthésie plus profonde et plus fiable dans les zones densément innervées du maxillaire.
Mépivacaïne : utilisation chez les patients cardiaques
La mépivacaïne se distingue par son action vasoconstrictrice intrinsèque, réduisant ainsi la nécessité d’ajouter de l’adrénaline à la formulation. Cette caractéristique en fait un choix judicieux pour les patients présentant des contre-indications aux vasoconstricteurs, notamment certains patients cardiaques. La mépivacaïne offre un équilibre intéressant entre durée d’action et sécurité cardiovasculaire.
Bupivacaïne : anesthésie prolongée post-opératoire
La bupivacaïne se caractérise par sa durée d’action exceptionnellement longue, pouvant atteindre plusieurs heures après l’intervention. Cette propriété la rend particulièrement adaptée pour la gestion de la douleur post-opératoire, notamment après des procédures chirurgicales complexes. L’utilisation de bupivacaïne peut significativement réduire le besoin d’analgésiques oraux dans les heures suivant l’intervention, améliorant ainsi le confort du patient et facilitant la récupération.
Techniques d’administration en cabinet dentaire
L’efficacité de l’anesthésie dentaire dépend non seulement du choix de l’anesthésique, mais aussi de la technique d’administration employée. Les praticiens disposent aujourd’hui d’un arsenal de méthodes permettant de cibler précisément les zones à anesthésier tout en minimisant l’inconfort lié à l’injection.
Infiltration vestibulaire : indications et protocole
L’infiltration vestibulaire constitue une technique polyvalente, particulièrement efficace pour les interventions sur les dents maxillaires et les prémolaires mandibulaires. Cette approche consiste à injecter l’anesthésique dans le tissu mou adjacent à la dent ciblée, permettant une diffusion rapide vers les terminaisons nerveuses environnantes. Le protocole inclut généralement une aspiration préalable pour éviter toute injection intravasculaire accidentelle.
Bloc du nerf alvéolaire inférieur : anatomie et précision
Le bloc du nerf alvéolaire inférieur représente une technique incontournable pour l’anesthésie des molaires mandibulaires. Cette approche requiert une connaissance approfondie de l’anatomie de la région, le point d’injection se situant à proximité du foramen mandibulaire. La précision de l’injection est cruciale pour garantir une anesthésie efficace tout en évitant les complications potentielles liées à une mauvaise localisation.
Anesthésie intraligamentaire : avantages en parodontologie
L’anesthésie intraligamentaire offre une alternative intéressante, particulièrement appréciée en parodontologie. Cette technique consiste à injecter une petite quantité d’anesthésique directement dans le ligament parodontal, permettant une anesthésie localisée et profonde. Elle présente l’avantage de réduire significativement la quantité totale d’anesthésique nécessaire, minimisant ainsi les risques d’effets secondaires systémiques.
Gestion de la douleur peropératoire en odontologie
La gestion efficace de la douleur peropératoire en odontologie ne se limite pas à l’administration d’anesthésiques locaux. Elle implique une approche holistique, intégrant des techniques complémentaires pour optimiser le confort du patient tout au long de l’intervention. L’utilisation judicieuse de sédation consciente, par exemple via l’administration de protoxyde d’azote, peut significativement réduire l’anxiété et améliorer la tolérance aux procédures plus longues ou invasives.
Par ailleurs, l’anticipation et la prévention de la douleur post-opératoire font partie intégrante de cette stratégie. L’introduction d’anti-inflammatoires non stéroïdiens (AINS) en préopératoire, selon un protocole adapté, peut contribuer à réduire l’inflammation et la douleur subséquentes. Cette approche multimodale de la gestion de la douleur permet non seulement d’améliorer l’expérience immédiate du patient, mais aussi de faciliter sa récupération et son adhésion aux soins futurs.
L’anesthésie dentaire moderne ne se contente pas de bloquer la douleur ; elle vise à créer un environnement de soin optimal, où le confort du patient est au cœur de chaque décision thérapeutique.
Complications et effets secondaires de l’anesthésie dentaire
Bien que l’anesthésie dentaire soit généralement sûre et bien tolérée, il est crucial de reconnaître et de gérer efficacement les complications potentielles. La vigilance et la préparation des praticiens jouent un rôle clé dans la prévention et la prise en charge rapide de ces événements indésirables.
Paresthésies post-anesthésiques : étiologie et prise en charge
Les paresthésies post-anesthésiques, bien que rares, représentent une complication préoccupante pour les patients et les praticiens. Ces sensations anormales, pouvant inclure engourdissement, picotements ou altération de la sensibilité, sont généralement transitoires mais peuvent parfois persister. L’étiologie de ces paresthésies est multifactorielle, impliquant potentiellement des traumatismes directs lors de l’injection, des réactions inflammatoires locales, ou dans de rares cas, une neurotoxicité directe de l’anesthésique.
La prise en charge des paresthésies post-anesthésiques nécessite une approche individualisée. Dans la majorité des cas, une attitude expectative associée à un suivi rapproché suffit, la récupération spontanée étant la règle. Pour les cas persistants, des interventions plus spécifiques peuvent être envisagées, allant de la supplémentation en vitamines B à des thérapies physiques ciblées.
Toxicité systémique des anesthésiques locaux : prévention et traitement
La toxicité systémique des anesthésiques locaux (TSAL) représente une complication rare mais potentiellement grave de l’anesthésie dentaire. Elle survient généralement suite à une injection intravasculaire accidentelle ou à un surdosage. Les manifestations cliniques peuvent aller de symptômes neurologiques légers (vertiges, acouphènes) à des complications cardiovasculaires sévères, voire à un arrêt cardiorespiratoire dans les cas extrêmes.
La prévention de la TSAL repose sur plusieurs piliers :
- Respect scrupuleux des doses maximales recommandées
- Aspiration systématique avant injection pour détecter un positionnement intravasculaire
- Injection lente et fractionnée
- Vigilance accrue chez les patients à risque (personnes âgées, insuffisants hépatiques)
En cas de suspicion de TSAL, la prise en charge immédiate est cruciale. L’arrêt de l’injection, le soutien des fonctions vitales et l’administration d’émulsion lipidique intraveineuse constituent les éléments clés du traitement d’urgence.
Réactions allergiques : identification et protocoles d’urgence
Les réactions allergiques aux anesthésiques locaux, bien que rares, peuvent survenir et nécessitent une reconnaissance rapide et une prise en charge immédiate. Ces réactions peuvent aller de manifestations cutanées bénignes à des réactions anaphylactiques potentiellement mortelles. L’identification précoce des signes d’allergie, tels que urticaire, œdème ou difficultés respiratoires, est essentielle pour initier rapidement le traitement approprié.
Les protocoles d’urgence en cas de réaction allergique incluent :
- Arrêt immédiat de l’administration de l’anesthésique
- Évaluation rapide des fonctions vitales
- Administration d’adrénaline en cas de réaction sévère
- Appel des services d’urgence si nécessaire
- Suivi et surveillance étroite du patient
La formation continue des praticiens et de leur équipe à la gestion des urgences allergiques est cruciale pour assurer une réponse rapide et efficace en cas d’incident.
Innovations technologiques en anesthésie dentaire
Le domaine de l’anesthésie dentaire connaît une évolution constante, portée par des innovations technologiques visant à améliorer la précision, le confort et la sécurité des procédures. Ces avancées promettent de transformer l’expérience des patients et d’optimiser la pratique clinique des professionnels de santé bucco-dentaire.
Systèmes d’injection assistés par ordinateur : the wand STA
Le système The Wand STA ( Single Tooth Anesthesia ) représente une avancée significative dans la technologie d’injection anesthésique. Cet appareil utilise un contrôle informatisé pour réguler avec précision le débit et la pression de l’injection, réduisant ainsi considérablement la douleur associée à l’administration de l’anesthésique. La pièce à main ergonomique, ressemblant à un stylo, offre au praticien une meilleure maîtrise et précision, particulièrement utile pour les techniques d’injection délicates comme l’anesthésie intraligamentaire.
Les avantages du système The Wand STA incluent :
- Réduction de l’anxiété liée à la vue de la seringue traditionnelle
- Diminution de la douleur lors de l’injection
- Anesthésie plus ciblée, réduisant l’engourdissement des tissus adjacents
- Possibilité de réaliser des anesthésies sélectives, dent par dent
Anesthésie sans aiguille : Jet-Injectors en pratique clinique
Les systèmes d’injection sans aiguille, ou Jet-Injectors, représentent une innovation prometteuse dans le domaine de l’anesthésie dentaire. Ces dispositifs utilisent la technologie de propulsion à haute pression pour créer un fin jet d’anesthésique capable de pénétrer les tissus mous sans recourir à une aiguille traditionnelle. Cette approche offre plusieurs avantages potentiels, notamment la réduction de l’anxiété liée aux aiguilles et la diminution du risque de blessures accidentelles pour les praticiens.
Bien que l’utilisation des Jet-Injectors en dentisterie soit encore en phase d’évaluation clinique, les premiers résultats sont encourageants. Ces systèmes pourraient s’avérer particulièrement bénéfiques pour certaines procédures superficielles ou pour l’anesthésie préliminaire avant une injection plus
profonde.
L’efficacité des Jet-Injectors pour l’anesthésie dentaire dépend de plusieurs facteurs, notamment la viscosité de la solution anesthésique, la pression d’injection et les caractéristiques des tissus cibles. Des recherches supplémentaires sont nécessaires pour optimiser ces paramètres et établir des protocoles cliniques standardisés. Néanmoins, cette technologie promet d’offrir une alternative intéressante aux méthodes d’injection conventionnelles, particulièrement pour les patients phobiques des aiguilles.
Nanotechnologie : perspectives pour l’anesthésie topique
La nanotechnologie ouvre de nouvelles perspectives fascinantes dans le domaine de l’anesthésie dentaire, notamment pour l’amélioration des anesthésiques topiques. Les nanoparticules, grâce à leur taille extrêmement réduite, offrent la possibilité d’une pénétration tissulaire améliorée et d’une libération contrôlée des agents anesthésiques.
Parmi les applications prometteuses de la nanotechnologie en anesthésie dentaire, on peut citer :
- Les liposomes nanoencapsulés contenant des anesthésiques locaux, capables de traverser plus efficacement la barrière muqueuse
- Les nanoémulsions d’anesthésiques, offrant une surface de contact accrue avec les tissus cibles
- Les nanoparticules polymériques biodégradables, permettant une libération prolongée de l’anesthésique
Ces innovations pourraient révolutionner l’anesthésie topique en dentisterie, en offrant une action plus rapide, une durée d’effet prolongée et une pénétration tissulaire optimisée. De plus, la possibilité de cibler spécifiquement certains récepteurs ou types cellulaires grâce aux nanoparticules fonctionnalisées ouvre la voie à des anesthésies ultra-précises, minimisant les effets secondaires sur les tissus environnants.
L’intégration de la nanotechnologie dans l’anesthésie dentaire promet non seulement d’améliorer l’efficacité des traitements existants, mais aussi de développer de nouvelles approches thérapeutiques, redéfinissant ainsi les standards de confort et de sécurité pour les patients.
Bien que ces technologies soient encore principalement au stade de la recherche, leur potentiel pour transformer la pratique de l’anesthésie dentaire est immense. Les défis à relever incluent l’optimisation de la biocompatibilité des nanoparticules, la maîtrise de leur biodistribution et l’évaluation rigoureuse de leur innocuité à long terme. La collaboration étroite entre chercheurs, cliniciens et industriels sera cruciale pour traduire ces innovations du laboratoire à la pratique clinique quotidienne.
En conclusion, l’anesthésie dentaire est un domaine en constante évolution, bénéficiant des avancées technologiques pour offrir des solutions toujours plus efficaces, sûres et confortables pour les patients. De l’amélioration des techniques d’injection traditionnelles à l’exploration de nouvelles frontières avec la nanotechnologie, ces innovations promettent de transformer profondément l’expérience des soins dentaires. Elles contribuent ainsi à réduire l’anxiété associée aux interventions bucco-dentaires et à améliorer l’accès aux soins pour tous les patients, y compris ceux qui ont longtemps évité le fauteuil du dentiste par peur de la douleur.